Острый респираторный дистресс-синдром: тяжелое респираторное заболевание, темп (учащенное неглубокое дыхание), выраженный цианоз, сухой кашель, прослушивание дегустации.
Омикрон – симптомы и признаки заболевания
Коронай в целом (и новый микроорганизм на эволюционной шкале) понятен во всем мире, но, по крайней мере в целом, его новый вариант, гермин, окружен ореолом неопределенности.
Давайте рассмотрим противоречивую информацию, сопровождающую убийство, и ответим на самые острые вопросы о нем.
Что такое омикрон?
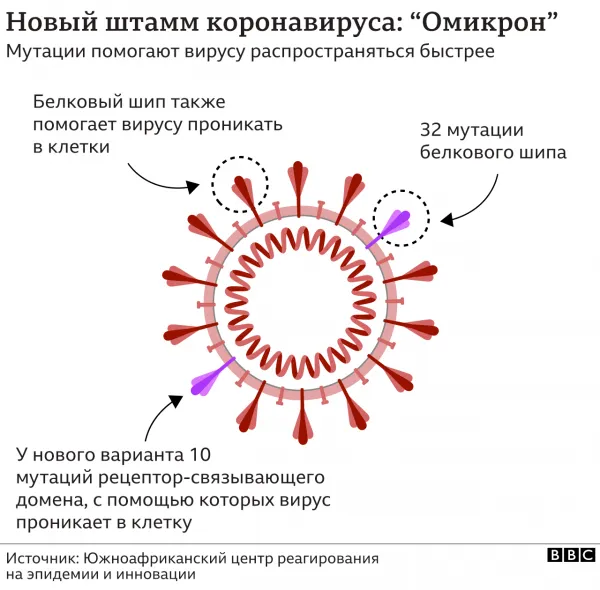
Омикрон (b.1.1.529) является тревожным вариантом SARS-Cov-2 (это).
Новый коронарный вариант — менее агрессивное течение, но более инфекционное (заразное).
По последним данным, носители Omicron могут заразить до 12 человек (при использовании дельты это число составляло всего 6). Попадая в организм, вирус в 70 раз быстрее развивается в носоглотке, желудке и крупных бронхах, чем в дельта-варианте. Это означает, что он достигает достаточной численности для появления клинических симптомов и дальнейшей передачи инфекции. В то же время омега легче проникает в верхние дыхательные пути и не влияет на легкие.
По одной из версий, омикрон появился у людей с тяжелой иммуносупрессией. Согласно другой теории, это результат массовой вакцинации. В любом случае, высококонтагиозное, но более легкое течение инфекции позволяет эпидемиологам считать появление омикронов поворотным пунктом пандемии и контрольной вакцины.
Омикрон: эпидемиология
Инфекция передается воздушно-капельным путем, воздушной пылью и контактным путем. Он может передаваться при разговоре, в непроветриваемых помещениях и при употреблении термически необработанной пищи, с которой контактировал больной.
Эксперты отмечают, что для заражения омикронами достаточно микроскопического исследования, а также сухих частиц вируса, выделяемых при чихании и кашле. Это подчеркивает растущую потребность в антисептической обработке рабочих поверхностей.
Инкубационный период (от контакта с возбудителем инфекции до появления первых симптомов) в среднем составляет 1-3 дня (5-7 дней для дельты), хотя он может варьироваться в зависимости от возраста, co, уровня иммунитета и количества проникших в организм вирусных частиц.
ФорЛакс содержит активное вещество макрогол, которое относится к группе осмотических слабительных средств. Макрогол втягивает жидкость в просвет кишечника, увеличивает объем жидкости и стимулирует работу желудочно-кишечного тракта. Действие препарата проявляется через 24-48 часов после его приема.
Постгерпетическая невралгия
Невралгия после ожирения (PHN) — это осложнение опоясывающего лишая, вызванного тем же вирусом, что и ветряная оспа (лат. HerpesZoster virus). Заболевание поражает кожу и нервные волокна, вызывая сильную жгучую боль после заживления герпетических пузырьков.
Риск развития невралгии после ожирения увеличивается в возрастной группе >60 лет. Вероятность заболеть этим заболеванием возрастает. Это состояние возникает примерно у 10-20% больных опоясывающим лишаем. Хотя это заболевание невозможно вылечить, лечение постбариатрической невралгии может облегчить симптомы и боль. Более чем у половины пациентов через некоторое время боль проходит сама по себе.
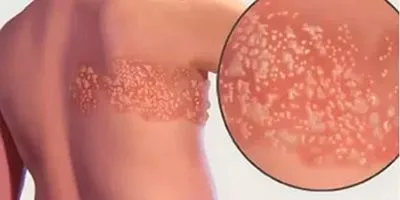
Симптомы постперевернутой невралгии обычно ограничиваются участком кожи, на котором впервые появилась сыпь — чаще вокруг ботинка или по бокам, но может поражаться и лицо.
Боль может сохраняться более трех месяцев после заживления герпетических пузырьков. Пациенты описывают его как жгучий, острый, резкий или глубокий, даже при малейшем прикосновении к пораженной коже, даже при легком касании одеждой (чужой). Реже у пациентов появляются зуд и онемение.
Причины постгерпетической невралгии
Когда человек переболевает ветрянкой, вирус остается в его организме на всю жизнь. С возрастом иммунная система ослабевает (особенно из-за приема лекарств или химиотерапии), вирус активизируется, и может возникнуть опоясывающий герпес.
Нервные окончания в сыпи могут привести к возникновению послеродовой нервной боли. При повреждении нервные волокна не могут посылать сигналы от кожи к мозгу, как это происходит обычно. Вместо этого они посылают усиленные сигналы, и пациент испытывает мучительную боль, которая может длиться месяцы или даже годы.
Факторы риска
При наличии признаков опоясывающего лишая риск возникновения болей в нервах после ожирения значительно повышается при наличии следующих условий
- возраст старше 50-ти лет;
- ярко выраженные симптомы опоясывающего лишая, имеются обильные высыпания и интенсивная боль;
- наличие сопутствующих заболеваний, в том числе сахарного диабета;
- наличие высыпаний на лице.
Массив (6)< "ID"=>string (5) «29179» «width» => int (1110) «height» => int (740) «src» => string (61) «/upload/sprint.editor/10c/img-1653231368-9175—«. 643-H-22005.jpg «» oprionied_src «=> string (61) «/upload/sprint.editor/10c/img-1653231368-9175-643-22005.jpg «description» => string (0) «»
Как изменился протокол лечения?
В обновленном документе представлена новая схема лечения коронарной болезни, которая позволяет лечить пациентов в амбулаторных клиниках при наличии необходимых условий. У взрослых пациентов со средней тяжестью заболевания допускается лечение домашним корнероном.
Согласно модифицированному протоколу коронарного лечения, эти пациенты получают ежедневный медицинский контроль и дистанционные рекомендации. Во время лечения поддерживается состояние самовнушения. Однако если температура 38,5°C или выше сохраняется в течение трех дней, пациента необходимо госпитализировать.
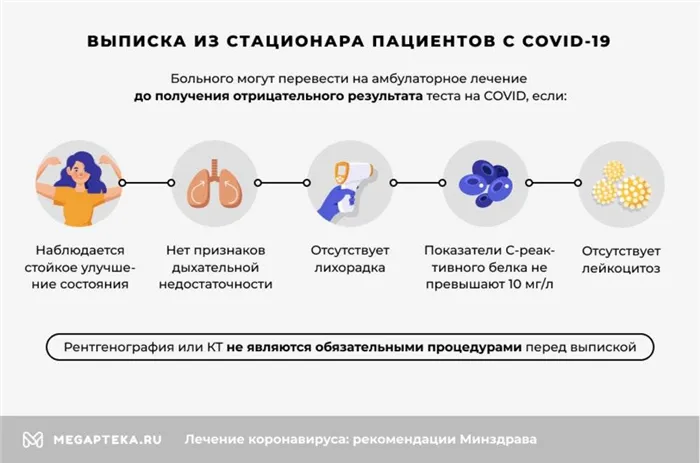
Процесс выхода из больницы также изменился. Теперь пациенты могут быть переведены в амбулаторную клинику до тех пор, пока тест на ковидон не будет отрицательным.
- наблюдается стойкое улучшение состояния
- отсутствует лихорадка
- нет признаков дыхательной недостаточности
- показатели С-реактивного белка не превышают 10 мг/л
- отсутствует лейкоцитоз
Рентген или компьютерная томография не являются обязательными перед выходом.
Признаки и лечение коронавируса
На сегодняшний день не существует единого метода лечения Ковида. Лечение в первую очередь направлено на предотвращение развития серьезных осложнений, таких как пневмония, сепсис и ОРДС.
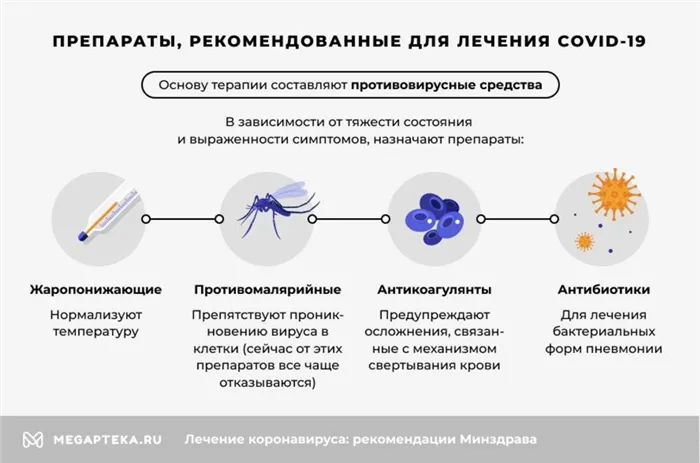
Лекарства назначаются в зависимости от тяжести состояния и выраженности симптомов.
- Жаропонижающие – нормализуют температуру.
- Противомалярийные – препятствуют проникновению вируса в клетки (сейчас от этих препаратов все чаще отказываются).
- Антикоагулянты – предупреждают осложнения, связанные с механизмом свертывания крови.
- Антибиотики – для лечения бактериальных форм пневмонии.
Основу лечения составляют противовирусные препараты. Во время пандемии врачи использовали различные препараты этой группы, но нет никаких доказательств того, что какой-либо из этих препаратов действительно эффективен.
Лечение коронавируса, какие препараты приниать?
Последняя версия руководства включает в себя список из шести препаратов. В том числе:.
- Фавипиравир – препарат, активный в отношении РНК-содержащих вирусов. Во время исследования улучшение состояния при его использовании наблюдалось в 91,4% случаев.
- Ремдесивир – обладает противовирусной активностью в отношении SARS-CoV-2. Исследования показали, что у пациентов, принимавших этот препарат, выздоровление наступало на 4 дня быстрее, по сравнению с контрольной группой. Но его использование возможно только в условиях стационара.
- Умифеновир – подавляет коронавирус, вирусы гриппа А и В. Снижает выраженность общей интоксикации, сокращает продолжительность болезни, снижает риск осложнений.
- Гидроксихлорохин – относится к противомалярийным средствам. Ученые не пришли к единому мнению по поводу целесообразности его применения. Но многие эксперты считают, что препарат эффективен при лечении пациентов с легкой и среднетяжелой формой при назначении в течение 3-5 первых дней болезни.
- Азитромицин – антибактериальный препарат. При лечении коронавируса назначается в сочетании с гидроксихлорохином, усиливая эффект последнего.
- Интерферон-альфа – вводится интраназально. Обладает противовоспалительным и противовирусным действием.
Несмотря на многочисленные исследования, однозначных выводов об эффективности этих препаратов сделать нельзя. Только один врач может решить, нужно ли их использовать.
Прошлогодняя вспышка пандемии Ковида в 2019 году подняла проблемы, с которыми сталкиваются медицинские работники при диагностике и лечении пациентов с новыми инфекциями. Министерство здравоохранения не является исключением, регулярно создавая, пересматривая и переиздавая руководства по борьбе с Covid-19.
Классификация и стадии развития энтеровирусной инфекции
Количество инфекций, вызванных энтеровирусами, на одну формулу
Типичный — имеет характерные симптомы и может быть диагностирован с помощью стандартных методов.
- Изолированные (с какой-то одной направленностью поражения):
- герпангина (боли в горле, умеренная интоксикация, характерные папулёзные высыпания на нёбных дужках);
- эпидемическая миалгия (болезнь Борнхольма);
- поражение нервной системы (серозный менингит, энцефалит, паралитическая форма, энцефаломиокардит новорождённых);
- энтеровирусная лихорадка (малая болезнь, или «летний грипп»);
- энтеровирусная экзантема;
- кишечная форма (проходит по типу острой кишечной инфекции);
- мезаденит (боли в животе);
- респираторная форма (протекает по типу острого респираторного заболевания);
- поражения сердца (миокардит, перикардит);
- поражения глаз (геморрагический конъюнктивит, увеит).
- Комбинированные (сочетают различные признаки):
- герпангина и миалгия;
- герпангина и серозный менингит и т. д.
Атипичные — не имеют четких симптомов и могут быть трудно диагностируемыми.
- Стёртая (симптомы не выражены).
- Бессимптомная (отсутствие симптоматики, диагноз можно установить только на основании специфических лабораторных реакций).
- Гипертоксическая (резкое бурное течение).
Серьезный:.
- выраженность синдрома интоксикации;
- выраженность симптома лихорадки;
- выраженность местных изменений.
Конечно.
- Гладкое.
- Негладкое:
- с осложнениями;
- с наслоением вторичной инфекции;
- с обострением хронических заболеваний 12810 .
Осложнения энтеровирусной инфекции
Пневмония: частое дыхание, цианоз, кашель, боль в груди, характерные изменения на компьютерной томографии.
Острый респираторный дистресс-синдром: тяжелое респираторное заболевание, темп (учащенное неглубокое дыхание), выраженный цианоз, сухой кашель, прослушивание дегустации.
Отек мозга: распространенная головная боль, рвота, нарушение и потеря сознания, нарушения дыхания и кровообращения, кома. Если не оказать немедленную помощь в отделении интенсивной терапии, прогноз тяжелый, а в некоторых случаях, даже при наличии возможности, последствия могут быть фатальными.
Острая почечная недостаточность: острая почечная дисфункция, снижение мочеотделения, бледность, тошнота, частое мочеиспускание, отеки, повышение креатинина.
Шок, истощающий объем крови (возникает при массивной потере жидкости вследствие рвоты и диареи и часто встречается у детей): бледность кожи, гипотония, слабость, тошнота)1 239.
Осложнения часто встречаются у детей первого года жизни, у пациентов с ограниченными возможностями и у пожилых людей, лечатся по общим принципам и не выделяются четко из этой группы медицинских состояний, вызванных другими причинами.
Диагностика энтеровирусной инфекции
Лабораторная диагностика
- Клинический анализ крови: лейкопения (снижение количества лейкоцитов), чаще относительный лимфо- и моноцитоз (увеличение в крови лимфоцитов и мноноцитов), повышение скорости оседания эритроцитов (СОЭ), иногда тромбоцитопения (снижение количества тромбоцитов).
- Общий анализ мочи: появление в моче белка, цилиндров (элементов осадка мочи в форме цилиндров), небольшого количества крови при развитии токсического поражения почек.
- Биохимический анализ крови: при развитии осложнений выявляется повышение креатинина, АСТ, редко АЛТ, повышение СРБ.
- Иммуноферментный анализ крови: повышение титров специфических антител, особенно при сравнении показаний, полученных в первую неделю болезни и в конце второй недели: нарастание в 4 раза и более.
- М-РСК (модифицированная реакция связывания комплемента) — типирование энтеровирусов.
- ПЦР-диагностика (материал: кал и кровь) — выявление нуклеиновых кислот (РНК) энтеровирусов (как правило, без типирования).
- Иммунохроматография (материал: кал).
При необходимости проводятся дополнительные исследования.
- ЭКГ, ЭХО-КГ (при развитии миокардита).
- Рентгенография органов грудной клетки (при подозрении на пневмонию).
- МРТ головного мозга (при подозрении на развитие менингоэнцефалита).
- УЗИ органов брюшной полости и почек 2378 .
Дифференциальная диагностика
Поскольку симптомы энтеровирусной инфекции различны, дифференциация должна проводиться почти при всех заболеваниях. Перечислены только основные из них.
-
(вирус Эпштейна — Барр): постепенное начало, полилимфаденопатия (увеличение нескольких групп периферических лимфоузлов) тонзиллит, длительная лихорадка, увеличение печени и селезёнки, специфические изменения крови – появление не менее 10 % атипичных мононуклеаров. Необходимы специфические серологические тесты. : увеличение затылочных лимфоузлов, мелкоточечная сыпь, как правило, кратковременное течение. Для уточнения диагноза проводятся специфические серологические тесты.
-
: постепенное начало, характерные поражения глаз и головного мозга, полилимфаденопатия. Необходимы специфические серологические тесты. и энцефалиты другой этиологии: характерный эпидемиологический анамнез, наличие других проявлений основного заболевания. Необходимы данные анализа ликвора ( цереброспинальной жидкости) .
- Аденовирусная инфекция: назофарингеальная лихорадка, регионарная лимфаденопатия, частый конъюнктивит. Для дифференциации проводятся серологические пробы.
- Острые кишечные инфекции: клиника изолированной кишечной инфекции. Нужно обратить внимание на данные анализов общей крови, результаты анализов кала на возбудителей кишечных инфекций будут положительным.
- Туберкулёз: постепенное начало, субфебриллитет (постоянное повышение температуры тела в пределах от 37,1 до 38,0 °C), нарастающая слабость, повышенная ночная потливость, характерные изменения рентгенографии и КТ, также проводятся специфические лабораторные тесты 23910 .
Поскольку омикрон является наиболее заразным вариантом коронавируса, профилактические меры не только не теряют своей значимости, но и становятся важнее, чем когда-либо.
Диагностика
Не существует специфических признаков, характеризующих инфекцию, вызванную только штаммом Omicron. В условиях пандемии эксперты рекомендуют проводить ПЦР-тест на COVID-19 или ICA-рапид-тест на антиген COVID-19 при первых признаках острой респираторной инфекции для подтверждения диагноза. Штамм коронавируса Omiceron имеет короткий инкубационный период и часто протекает в более легкой форме, поэтому тестирование следует проводить на третий или четвертый день после появления первых симптомов.
При необходимости также проверяются иммуноглобулины SARS-CoV-2 A, M и G.
-
; (АЛТ, АСТ, креатинин), определение прокальцитонина и маркеров воспаления (С-реактивного белка, ферритина);
- оценку свертываемости крови по данным коагулограммы, Д-димера; .
Лечение
Пациентов обследуют и ведут врачи общей практики, педиатры и, при необходимости, инфекционисты и врачи отделений интенсивной терапии.
При более легком течении COVID-19, вызванного штаммом Omicron, лечение направлено на укрепление защитных сил организма, скорейшее уничтожение инфекции, облегчение симптомов и предотвращение осложнений. Для этого рекомендуется достаточное количество жидкости, отдых, регулярная вентиляция и увлажнение воздуха. Если температура превышает 38,0°C, применяются жаропонижающие средства; для успокоения боли в горле используются спреи, леденцы и полоскания; при сухом кашле — травяные чаи и отхаркивающие средства. Также можно использовать препараты интерферона-альфа.
В некоторых случаях специфическая противовирусная терапия (фавипиравир, морнупиравир), антикоагулянты, глюкокортикостероиды, блокаторы и антагонисты рецепторов интерлейкина, плазма и человеческие антитела назначаются облученным или вакцинированным лицам по рекомендации врача. В тяжелых случаях может потребоваться кислородная поддержка или интубация трахеи для вентиляции и парентерального введения солевых и коллоидных растворов.